8 Les chocs cardiovasculaires
Définition du choc
La définition d’un choc est : une diminution de la perfusion sanguine ainsi que de l’oxygénation des différents tissus du corps. Lorsque la perfusion diminue, l’apport en oxygène diminue lui aussi et les cellules ne sont pas capables de survenir à leur besoin. On note donc une respiration cellulaire anaérobique.
Maintenant, qu’est-ce qui peut mener le corps à avoir une perfusion sanguine diminuée qui cause une oxygénation inadéquate aux tissus du corps? On distingue 4 classes de chocs qui sont tous causés par une dysfonction des différents facteurs ayant un impact sur le débit cardiaque. Nous allons aller en détails dans ces chocs plus tard, mais voici les grandes causes :
- Diminution du volume sanguin
- Vasodilatation exagérée
- Diminution de la force du cœur
- Diminution du volume d’éjection ventriculaire
Cette capsule audio résume la définition d’un choc cardiovasculaire
Portrait du choc
Il est commun de voir 2 portraits de patient en choc cardiovasculaire. Le premier se nomme la phase de compensation et nous avons la phase de décompensation. On parle de compensation lorsque le patient a un problème (ex. une vasodilatation exagérée), mais que son corps est en mesure de faire une compensation afin de maintenir un débit cardiaque acceptable. Tout dépendant de la cause, le corps peut compenser de différentes façons dont :
- Augmenter la fréquence cardiaque
- Effectuer une vasoconstriction
- Augmenter la force de contraction
Ainsi, un patient en phase de compensation sera beaucoup plus stable qu’un patient en phase de décompensation. On parle de cette dernière condition lorsque le corps n’est pas en mesure de maintenir un débit cardiaque adéquat. Malgré la cause, le corps n’est pas (ou plus) capable de faire la compensation. On parle souvent de fatigue. Voici quelques signes indiquant une décompensation
| État de conscience | Perte de conscience, somnolence, confusion |
| Anormalité des signes vitaux | Tachycardie, pouls faible et filant, hypotension |
| Peau | Peau pâle et froide |
| Urine | Diminution du débit urinaire |
| Respiration | Dyspnée |
Il est commun de noter de l’hypotension chez un patient en état de choc cardiovasculaire. Il s’agit ici d’un signe important de décompensation du corps face au choc. Certaines ressources disent même que lorsqu’on note de l’hypotension, c’est que le choc est irréversible sans intervention médicale rapidement. Plusieurs facteurs peuvent causer l’hypotension lorsqu’on parle de choc tels que :
- Relâchement des médiateurs chimiques lors de processus inflammatoires
- Vasodilatation vasculaire
- Perte de volume sanguin
Évidemment, on parle d’une hypotension lorsque la systolique se retrouve sous 90mmHg. L’hypotension est une condition dangereuse pour le corps humain, puisque plus la tension artérielle est basse, plus la perfusion aux organes est compromise. Il n’est pas rare de devoir utiliser des médicaments afin de rétablir la perfusion lors de choc. On parle de médicaments qui vont typiquement agir sur les récepteurs sympathiques (particulièrement les récepteurs alpha 1 et bêta 1).
Les plus communs en milieu hospitalier sont :
- Phényléphrine
- Adrénaline
- Dopamine
- Noradrénaline
Type de choc

Hypovolémique
Le choc hypovolémie est caractérisé par une diminution significative du volume sanguin qui amène à une réduction de la perfusion des organes. On parle de changement vasculaire significatif lorsqu’un patient perd plus de 20% de son volume circulant. Une telle condition peut mener à un choc, puisque le volume d’éjection est gravement affecté à la baisse.
Prenons l’exemple d’un patient qui aurait un volume circulant de 5 000ml, une perte de 1 000ml serait si importante qu’on pourrait parler d’un choc cardiovasculaire et ainsi la perfusion aux tissus peut être affectée.
Les présentations cliniques du choc hypovolémique peuvent variées mais typiquement on note :
- Diminution de la production d’urine (oligurie)
- Peau pâle, moite et froide
- Un remplissage capillaire supérieur à 3 secondes
Le graphique suivant est complexe, mais illustre bien le choc hypovolémique :
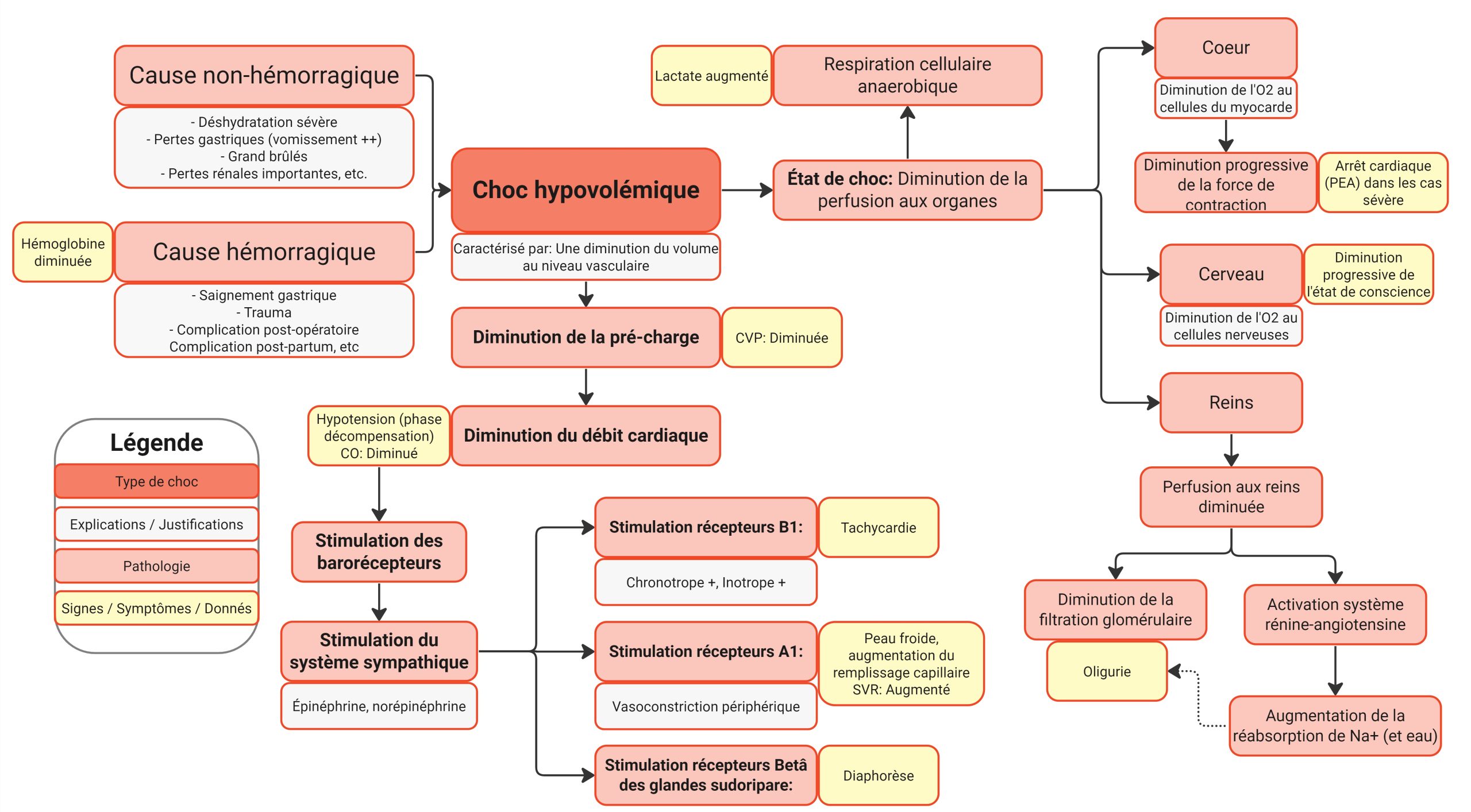
Ce graphique exprime les différents signes et symptômes en cause avec le choc hypovolémique. Dans un premier temps, il est mis en lumière que le choc peut s’expliquer par 2 causes, soit non-hémorragique (ex : déshydratation sévère, vomissements +++, brûlé, complications chirurgicales, etc.) et hémorragique (ex : trauma, saignement, complications post-opératoire ou post-partum, etc.). Le choc hypovolémique s’explique par une diminution de la pré-charge du cœur (perte de volume), qui vient ainsi affecter à la baisse la CVP (Pression veineuse centrale). Ceci aura un impact sur le débit cardiaque en le diminuant. Étant donné la baisse de tension artérielle, les barorécepteurs seront stimulés, ce qui causera un relâchement de l’épinéphrine et la norépinéphrine par le système sympathique. Ces neurotransmetteurs viendront stimuler les récepteurs B1 (cause inotrope + et chronotrope +), les récepteurs A1 (vasoconstriction directe) et les récepteurs béta des glandes sudoripares (diaphorèse). D’un autre côté, le choc hypovolémique causera un état de choc au sens propre. Ceci signifie donc une respiration cellulaire anaérobique et on notera une augmentation du lactate au niveau sanguin. Les organes principaux seront ainsi affectés, comme le cœur (risque d’arrêt cardiaque), le cerveau (changements du niveau de conscience) et les reins (diminution de la perfusion rénale qui s’exprime par une oligurie)
La capsule suivante décrit le choc hypovolémique suivant le graphique ci-haut
Vasogénique / distributif
Le choc distributif est causé par une vasodilatation exagérée. Cette réponse du corps peut s’expliquer par 2 processus, soit en relation avec une administration de médicaments (ex: nitroglycérine) ou par un processus inflammatoire (vasodilatation à la région atteinte, peut devenir systémique dépendant de la gravité de la réaction).
Les présentations cliniques du choc vasogénique peuvent variées mais typiquement on note :
- Lymphocytose et fièvre (lorsque causé par une infection)
- Peau rouge et chaude
Le graphique suivant est complexe, mais illustre bien le choc vasogénique :
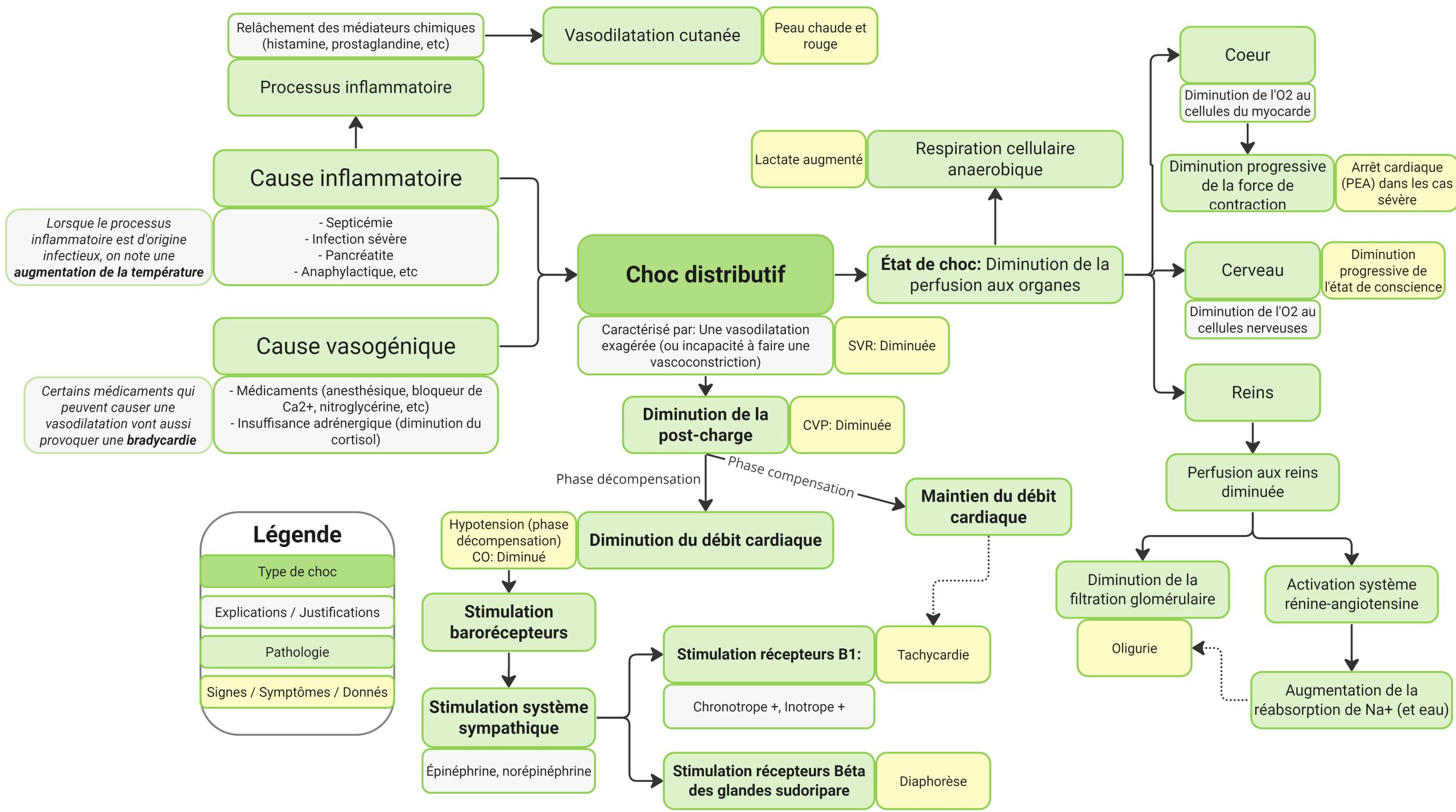
Ce graphique exprime les différents signes et symptômes en cause avec le choc vasogénique. On note 2 causes principales dont la cause inflammatoire (relâchement des médiateurs chimiques causant une vasodilatation systémique et cutanée; peau rouge et chaude) et la cause vasogénique (causé par l’administration de médicaments et typiquement associée à une bradycardie). Le choc distributif s’exprime par une vasodilatation et donc une diminution de la post charge du cœur. Ceci se reflète par une diminution de la CVP (pression veineuse centrale) ainsi qu’une diminution de la résistance vasculaire systémique (SVP). Ceci aura un impact sur le débit cardiaque en le diminuant. Étant donné la baisse de tension artérielle, les barorécepteurs seront stimulés, ce qui causera un relâchement de l’épinéphrine et la norépinéphrine par le système sympathique. Ces neurotransmetteurs viendront stimuler les récepteurs B1 (cause inotrope + et chronotrope +) et les récepteurs béta des glandes sudoripare (diaphorèse). D’un autre côté, le choc vasogénique causera un état de choc au sens propre. Ceci signifie dont une respiration cellulaire anaérobique et on notera une augmentation du lactate au niveau sanguin. Les organes principaux seront ainsi affectés, comme le cœur (risque d’arrêt cardiaque), le cerveau (changements du niveau de conscience) et les reins (diminution de la perfusion rénale qui s’exprime par une oligurie)
La capsule suivante décrit le choc vasogénique / distributif suivant le graphique ci-haut
Cardiogénique
Le choc cardiogénique est causé par une dysfonction du cœur. Lorsqu’on évoque la relation entre le débit cardiaque et le choc cardiogénique, on mentionne que l’atteinte est au niveau de la force de contraction du cœur. Ainsi, un évènement (ex. : infarctus du myocarde) cause le muscle cardiaque à ne pas être en mesure de fonctionner efficacement.
Les présentations cliniques du choc cardiogénique peuvent variées mais typiquement on note :
- Distension de la veine jugulaire
- Douleur thoracique
- Crépitements fins à l’auscultation
Le graphique suivant est complexe, mais illustre bien le choc cardiogénique :
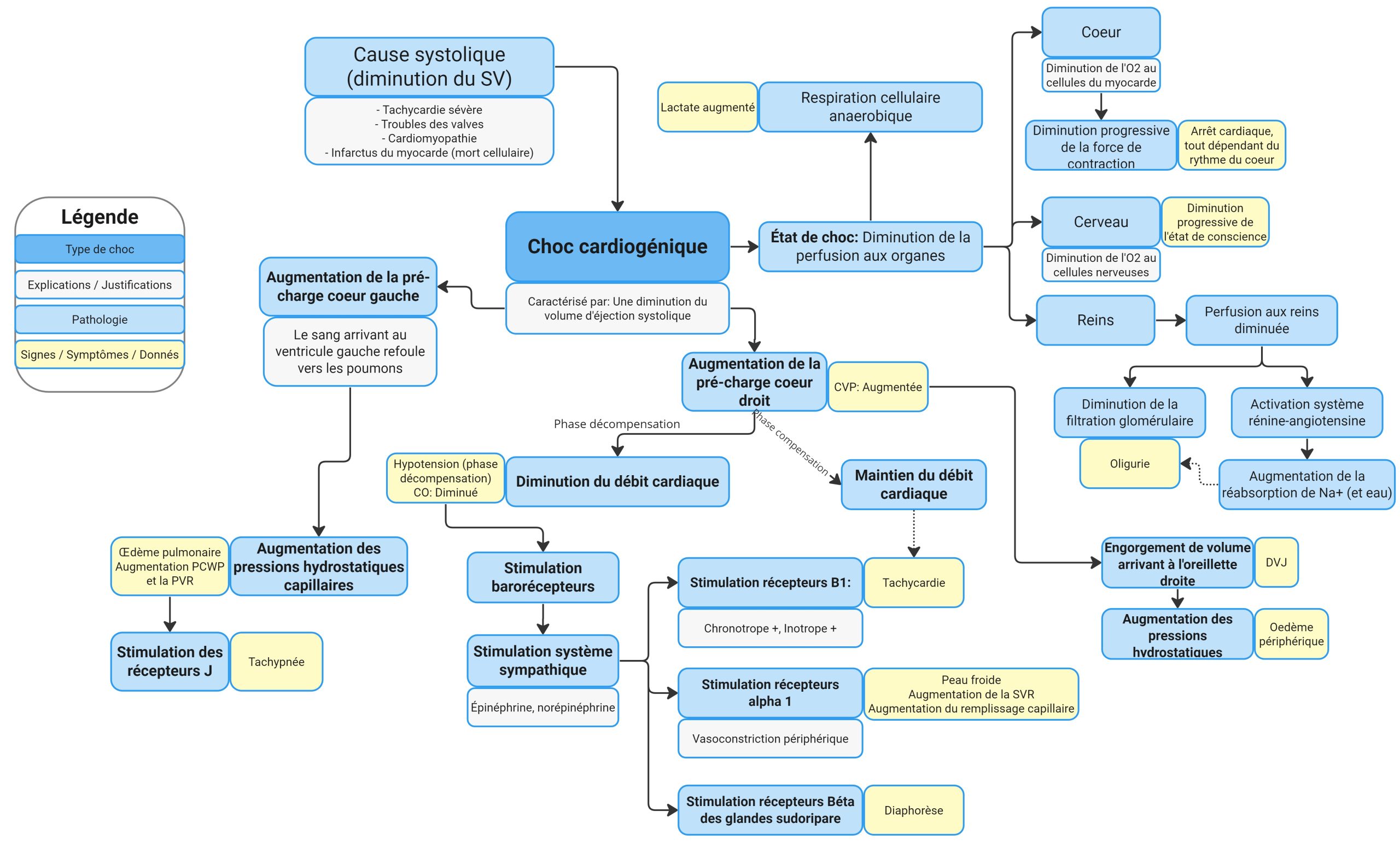
Ce graphique exprime les différents signes et symptômes en cause avec le choc cardiogénique. La cause est mentionnée comme étant systolique. Ceci signifie une diminution du volume systolique. Les causes peuvent être multiples, et parmi celles-ci on compte; la tachycardie sévère, le trouble des valves, une cardiomyopathie ainsi que l’infarctus du myocarde. Le choc cardiogénique s’exprime par une diminution du volume systolique et ainsi augmentant la précharge du cœur gauche et du cœur droit. Ici, on sépare chaque côté du cœur, car les symptômes associés leurs sont propre. Lorsqu’on note une augmentation de la précharge du cœur gauche, on parle d’un refoulement de sang vers les poumons. Ceci cause donc une augmentation des pressions hydrostatiques capillaires pulmonaires. Ce dernier aura comme résultat de l’œdème pulmonaire (crépitements fins), l’augmentation des pressions pulmonaires (wedge/PCWP ainsi que la résistance vasculaire pulmonaire /PVR) et finalement la tachypnée causée par la stimulation des récepteurs pulmonaires juxta capillaires. Lorsqu’on évoque la défaillance du cœur droit, on parle plutôt au niveau systémique, ainsi, c’est la CVP (pression veineuse centrale) qui sera augmentée. On sera en mesure de noter la distension de la veine jugulaire ainsi que de l’œdème périphérique chez notre patient. Ceci aura un impact sur le débit cardiaque en le diminuant. Étant donné la baisse de tension artérielle, les barorécepteurs seront stimulés, ce qui causera un relâchement de l’épinéphrine et la norépinéphrine par le système sympathique. Ces neurotransmetteurs viendront stimuler les récepteurs B1 (cause inotrope + et chronotrope +), les récepteurs A1 (vasoconstriction périphérique) et les récepteurs béta des glandes sudoripare (diaphorèse). D’un autre côté, le choc cardiogénique causera un état de choc au sens propre. Ceci signifie dont une respiration cellulaire anaérobique et on notera une augmentation du lactate au niveau sanguin. Les organes principaux seront ainsi affectés, comme le cœur (risque d’arrêt cardiaque), le cerveau (changements du niveau de conscience) et les reins (diminution de la perfusion rénale qui s’exprime par une oligurie)
La capsule suivante décrit le choc cardiogénique suivant le graphique ci-haut
Obstructif
Finalement, le dernier choc possible est le choc obstructif. Il est très similaire au choc cardiogénique. Une grande majorité de la littérature disponible ne fait pas la distinction entre les 2 étant donné leurs multiples similitudes. La plus grande différence entre les 2 chocs est la rapidité de l’apparition des signes. Le choc obstructif s’exprime par une condition aiguë limitant le travail efficace du cœur. On peut penser à une embolie pulmonaire ou encore une tamponnade cardiaque qui viendrait causer cette condition. Le reste s’explique de la même façon que le choc obstructif.

